診察案内
当科の方針について
当科では、耳鼻咽喉科領域の疾患に対して幅広く高度な医療を提供できるよう努力しております。手術は鼻科、頭頸部腫瘍手術、耳科を中心に手がけています。さらにアレルギー性鼻炎、難聴などについても専門的な診断・治療を行っております。具体的には、耳疾患(中耳炎、難聴、耳鳴など)、神経疾患(難聴、めまい、顔面神経麻痺など)、鼻疾患(副鼻腔炎、アレルギー性鼻炎、味覚障害など)、口腔・咽頭疾患(扁桃炎、いびきなど)、喉頭疾患(声帯ポリープ、反回神経麻痺など)、頭頸部腫瘍疾患(口腔・咽頭・喉頭癌、甲状腺腫瘍、唾液腺腫瘍、頸部リンパ節腫脹など)を対象としております。当科では、紹介患者さまに対して特に迅速に対応できるよう、さらにはできる限り情報提供できるように努力しております。
治療について
1.鼻副鼻腔疾患に対する診断と治療
1)慢性副鼻腔炎
病原微生物による慢性化膿型やアレルギーを背景にした二つのタイプの慢性副鼻腔炎に主として分けられます。治療はタイプにより抗生剤、消炎酵素剤、抗アレルギー剤、点鼻薬の処方と鼻洗浄などを組み合わせた保存的治療をまず行います。治療抵抗性を示す場合には内視鏡下鼻副鼻腔手術を行います。当科では原則として手術は全身麻酔下での内視鏡手術を行っており、以前行われていた口から切開する手術方法は行っていません。脳に近い部分や眼球に近い部分はナビゲーションシステムを用いてできる限り安全に手術を行えるようにしています。
2)アレルギー性鼻炎
アレルギー性鼻炎は、鼻の病気の中で頻度が高く、水様性鼻漏、反復性くしゃみ発作、鼻閉を三主徴とする鼻炎です。アレルギーは体の中に入ってきた異物を体の外に出してしまおうとする生体防御反応と考えられます。アレルギー反応はすべての人に起こるのではなく、侵入してきた異物に過敏に反応する人には起こりやすく、その結果起こる病気がアレルギー性疾患です。従って、アレルギー性鼻炎は呼吸とともに吸い込んでしまう空気中の微細な物質(抗原)が原因となります。その代表的なものが通年性であるハウスダスト(家の塵やその中のダニ)やカビの胞子と、季節性であるスギ花粉やイネ科花粉やブタクサ花粉などです。花粉が原因で鼻や眼に起こるアレルギーを「花粉症」と呼んでいます。治療法としては、1)抗原の回避、2)減感作療法、3)薬による治療、4)手術療法に分けられます。花粉の回避法としては花粉予報に注意して、花粉量が多い日は外出せず、窓やドアを閉めることです。外出の日は花粉用マスクが有効です。家のホコリが抗原の場合はたたみ、毛布、マットレス、じゅうたんをよく直射日光にあて、乾燥させたりして、ダニを取り除くことです。
現在、抗アレルギー薬の内服や点鼻治療などの多くの薬が利用できるようになってきています。最近は眠気などの副作用が少ない抗アレルギー薬も多く開発されるようになりました。治療目的と症状をあわせて、適切な薬を選択することが必要です。花粉症のように症状発現が予測できる場合は、症状が発現しないように予防的な薬の使い方をするほうが有効です。保存的治療が無効な場合には手術的治療を行い、アレルギー反応の場である下鼻甲介を切除したりします。また下鼻甲介を支配する神経を切断する手術も行っています。
3)術後性上顎嚢胞
以前副鼻腔炎の手術(口の中からの切開)をうけた患者さんのなかに、術後数年〜数十年を経て大きな嚢胞が出来上がる場合があり、頬部腫脹、歯痛、眼球圧迫、複視などの原因になります。根治的には手術治療が必要で、原則的には全身麻酔下の手術を行います。原則的に内視鏡下に鼻腔内から行いますが、嚢胞壁が厚いときは口から切開する方法をとります。
4)鼻中隔弯曲症
鼻中隔が極度に弯曲していると頑固な鼻閉の原因になり、いびきや睡眠時無呼吸症候群の原因となる例もあります。他の疾患がない場合には手術により鼻閉やいびきが改善します。
5)鼻骨骨折
外傷により鼻背部の変形が生じた場合には手術を行いますが、亀裂骨折や変形が少ない場合は手術をせずに保存的に治療します。手術は原則的に外来にて局所麻酔下に行います。
6)眼窩吹き抜け骨折
外傷により眼窩を支えている薄い骨が骨折して、眼球を動かす筋肉などが骨折片に挟まったり圧迫されたりして、眼球の動きが制限され物が2重に見えること(複視)があります。その場合は出来るだけ早い時期に全身麻酔下に鼻内視鏡手術や、口の中から切開する経上顎洞経由などを組み合わせて整復術を行います。
7) 鼻・副鼻腔癌
鼻腔、副鼻腔に発生する癌でほとんどが扁平上皮癌です。上顎癌が最も多く、解剖学的に症状が出にくいため進行癌が多い傾向があります。当科では化学療法、手術、放射線治療の順番で治療を行う3者併用療法をスタンダードとしています。化学療法は可能な場合、選択的動注療法を行っています。
8)鼻涙管閉塞症・慢性涙嚢炎
涙は上まぶたの裏側にある涙腺で作られ、目がしらのところにある涙点から涙小管、涙嚢、鼻涙管、鼻腔内の下鼻道という一続きの通り道を流れていきます。これを涙道といいます。(泣くと、一緒に鼻水が出るといった経験はありませんか。実は鼻水ではなく、涙道を通った涙が鼻の中に流れ込んでいるのです。)鼻涙管閉塞症や慢性涙嚢炎は、この涙道が閉塞して、流涙や眼脂(目ヤニ)などの症状が出る疾患です。治療法は、涙道の閉塞の程度により異なります。閉塞の程度が軽い場合は、眼科にて涙点からシリコンチューブを挿入するだけで改善しますが、閉塞が強度の場合または繰り返し閉塞する場合には手術が必要となります。従来の手術では鼻の外側を切開する鼻外法が行われてきましたが、現在当科では、鼻から内視鏡を挿入し顔に傷を付けることなく、閉塞した涙道を貫通させる「内視鏡下鼻内涙嚢鼻腔吻合術」を行っております。内視鏡で見ながら高周波メスや骨削開ドリルを用いて鼻腔内に出口を作ることで、涙嚢から鼻腔へのバイパスを貫通させます。更に、涙点からシリコンチューブを鼻内のバイパス出口に通し、バイパスの再閉塞を防ぎます。この手術は全身麻酔下に行い、手術時間は1〜2時間です。挿入したシリコンチューブは、術後約3ヶ月で抜去します。シリコンチューブが入っていても普通の生活ができますが、抜去するまでは、チューブの汚染予防や留置した位置の確認のため、月に1〜2回程度の定期的な通院が必要です。
2.中耳専門外来および中耳疾患に対する診断と治療
真珠腫性中耳炎について ―耳だれ、難聴だけでは済まない危険なタイプの中耳炎―
慢性中耳炎、真珠腫性中耳炎、中耳奇形・外傷などによる難聴の診断・治療を行っています。特に、放置すると重篤な合併症を起こす危険性のある真珠腫性中耳炎に対しては、再発を抑えしかも術後の通院負担が最小限で済むような鼓室形成術を選択して行っています。学校検診等で発見されることが多い中耳奇形に対しては、中耳CTや聴覚機能検査を駆使した質的診断を行い、夏季、冬季、春季などの学業休暇期間中を利用した入院を設定し、小侵襲の鼓室形成術を施行しています。側頭骨骨折等の外傷による伝音難聴や顔面神経麻痺についても中耳CT、聴覚機能検査、顔面機能検査、平衡機能検査によって、保存的治療か手術治療(鼓室形成術、顔面神経減荷術など)かの適応を判定し治療を行っています。
1)成因
真珠腫性中耳炎とは鼓膜の一部分が奥のほうに窪んで(これを内陥といいます)ポケット状となり、その中に垢がたまる病気です。
中耳腔は、中耳と鼻の奥の上咽頭をつなぐ耳管という通路を経て間歇的に換気が行われています。耳管の壁は主に軟骨でできていてこの軟骨には筋肉が付いています。筋肉の他方の端は咽頭(軟口蓋)に伸びていて、大きく口を開いたり嚥下をしたときにこの筋肉が収縮し、耳管が開いて空気の出入りが起こります。つまり中耳は完全には閉鎖されてはおらず、ときおり外界に開放される半閉鎖腔ということになります。ところが何らかの原因でこの耳管の機能が障害されると中耳腔内の空気は粘膜を通して吸収されるのみとなり補われることがなくなりますから、陰圧となっていきます。これが鼓膜の内陥を引き起こす原因と考えられています。飛行機の離着陸時、高層ビルのエレベーターでの昇降時、車で山に登攀・下山する時、海水浴やプールでの潜水の時などに「耳ぬき」が不得手な方は要注意です。
それでは、鼓膜が内陥するとなぜ真珠腫ができるのでしょうか?鼓膜は厚さ約0.1mmの薄い膜状の組織ですが、その外側の面は皮膚、内側の面は粘膜でできています。皮膚の最外層は角質層という薄皮で覆われていて、古くなると順次剥がれ落ちるしくみになっています。通常の鼓膜面でこの現象が起こっても、剥がれ落ちた角質層は耳垢として外に押し出されるか人為的に取り除かれるので問題になりません。しかし内陥したポケットの中では剥がれ落ちた角質層(デブリと呼ばれています)が外に出て来れず、塊となって蓄積されます。これが真珠腫であり、光沢のある不透明な白色が真珠に似ていることからその名が付けられました。
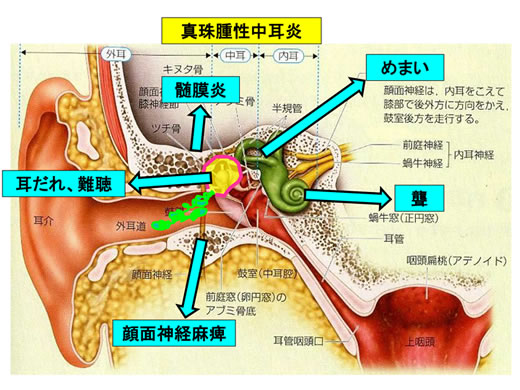
2)症状と合併症
デブリの内部は、外耳道にもともと生息する細菌などの絶好の繁殖場所となり、初期の症状として耳漏と耳閉塞感が出現します。真珠腫がもたらす大きな問題点は、次の段階で起こる骨破壊性にあります。中耳腔は側頭骨という硬い骨の中にある空洞ですが、真珠腫はその周囲に接した骨を侵食する性質を持っています。特に細菌感染がある場合には侵食のスピードが速くなります。骨が侵食されるとポケットの大きさが一回り拡大し、さらにデブリの蓄積が進むという悪循環に陥ります。最初に鼓膜の縁の骨(太鼓の皮の枠にあたる)が侵食され、次に耳小骨、特にキヌタ骨が破壊を受けます。これによって伝音難聴という状態になります。次に起こるのは三半規管に穴があく迷路瘻孔で、激しい回転性のめまいを起こすことがあります。また半規管の直下にある顔面神経管が破壊されると顔面神経麻痺の危険性が出てきますし、迷路瘻孔から感染を起こし内耳炎になると聾になる危険性が生じます。中耳腔は、上方は中頭蓋窩、後方は後頭蓋窩と隣り合っており、頻度はそう多くありませんが放置すれば髄膜炎、頭蓋内膿瘍などの重い合併症が起こる可能性もあります。
3)診断
耳鼻咽喉科を受診すれば診断は比較的容易です。鼓膜の一部にポケット状の深い内陥部があり、デブリや耳漏が認められれば真珠腫と診断できます。次に進行の度合いについての診断が必要となりますが、これには聴力検査とX線CTの所見が主な手がかりとなります。特に高分解能のX線CTは0.5mm程度の大きさの骨の状態を描き出すことも可能で、耳小骨の破壊、迷路瘻孔の有無、顔面神経管の破壊、頭蓋底の破壊などを調べるのに必須の検査です。細菌検査も治療をする上での重要な情報となります。
4)治療
初期の真珠腫で、外来処置室でデブリの清掃ができる場合には通院で対応できることもありますが、進行した例では多くの場合手術が必要となります。従来は局所麻酔での手術もよく行われていましたが、昨今ではほとんどが全身麻酔で行われます。入院期間は症例によっても異なりますが、当科では術後7日程度を標準としています。もっと短期でというご希望があればその都度ご相談いたします。
手術では骨を削って真珠腫を摘出し聴力を再建しますが、その治療目標は、①真珠腫を完全に摘出して再発を防ぐ、②聴力を改善させる、③術後のメインテナンスを容易にする、の3点に集約されます。まず①についてですが、基本的に真珠腫は再発することが決して稀ではありません。再発には、真珠腫の取り残しによる再発(遺残性再発)と鼓膜が再び内陥して起こる再発(再形成再発)とがあります。②の聴力改善という目標は、種々の合併症が起こる可能性のある真珠腫ではどうしても二の次になってしまう場合もありますが、いろいろなタイプの再建術が工夫され、また2回の手術に分けて行う方法も考案されています。③の術後メインテナンスも重要なポイントであり、中耳が安定するまでの期間をいかに短縮し安定した状態をいかに維持するかということを目標にいろいろな術式が考案されています。
3.甲状腺腫瘍・唾液腺腫瘍・頸部腫脹に対する診断と治療
甲状腺腫瘍(良悪性)手術、唾液線腫瘍(良悪性)手術を施行します。また頸部リンパ節腫脹の診断、頸部良性腫瘍・嚢胞の治療も行っております。
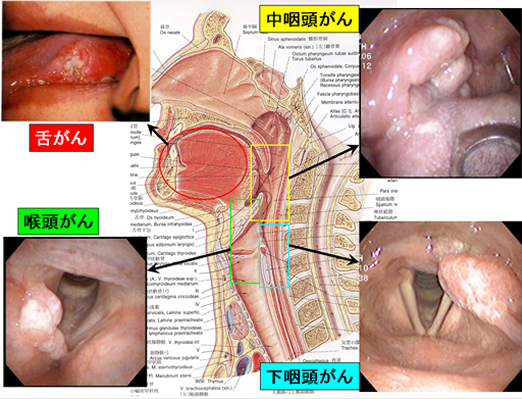
耳鼻咽喉科・頭頸部外科で扱う悪性腫瘍(癌)は、上顎癌、鼻腔癌、口腔癌(舌癌など)、上・中・下咽頭癌、喉頭癌、唾液腺癌(耳下腺癌や顎下腺癌など)、甲状腺癌など多岐にわたります。つまり鎖骨より上の、脳と眼を除いた全ての範囲の癌が対象となるわけです。中高年の男性に発生する場合が多く、喫煙や多量の飲酒が危険因子となります。特に喉頭癌の発生率は喫煙によって20倍にも跳ね上がります。頭頸部癌の予防にはこうした危険因子、特に禁煙に関する啓蒙が必要です。また頭頸部癌のもう1つの特徴は、所属リンパ節である頸部リンパ節転移が多いという点です。
癌の治療には、手術、放射線、抗癌剤があり、これらを単独あるいは組み合わせて用いることから集学的治療と呼ばれています。このため小規模な病院では治療が困難であり、医療スタッフや設備の揃った医学部付属の大学病院や大きな総合病院での治療が必要となります。一般の方々から見た耳鼻咽喉科医のイメージは耳・鼻・のどを診る町のお医者さんですが、大きな病院の耳鼻咽喉科医は、取り扱う範囲がずっと広く治療も大がかりとなり、頭頸部外科という名称を掲げる病院も増えてきています。
頭頸部癌の発生部位は、呼吸する、食べる、話す、といったヒトの体のきわめて重要な機能を担っているため、可能な限り臓器・機能温存が必要になります。早期の癌は放射線と抗癌剤だけで治せることもありますが、進行癌では再建術を含めた手術が必要になることも多くなります。再建術には、胸や肩の皮膚と筋肉、腕の皮膚、肋骨、腹部の筋肉、大腿の皮膚、小腸、足の骨など体のいろいろな部分が使われ、外科や形成外科の協力を得て行います。また、唾液腺癌と甲状腺癌は放射線感受性があまり高くないので手術が第1選択治療となります。
次に、当教室にて行っている具体的な治療方針および内容について説明したいと思います。
まず舌癌が多くを占める口腔癌には、手術治療を第一選択としています。早期舌癌の場合、皮弁等の形成手術が必要なく、また進行癌であれば、手術切除と好発転移部位である頸部のリンパ節を同時に切除・摘出(頸部郭清術)おこない、必要時には切除により生じた欠損部の形成術を大胸筋あるいは腹直筋にて行っています。この領域の癌に関しては、歯科・口腔外科医(歯科医師)でも診断治療がなされているのが現状でありますが、進行癌では頸部の手術操作も必要となり、また全身的な管理が必須となりますので、その点では医師であり頸部の治療にも長けた耳鼻咽喉科・頭頸部外科医における治療をお勧めします。
咽頭癌は、解剖学的および腫瘍の特徴から上・中・下にわけて診断・治療が行われます。
上咽頭癌は放射線感受性が高く、解剖学的に手術操作が困難な部位であることから、放射線治療が第一選択となります。しかし、早期から頸部リンパ節転移を生じていることが多いため、そうした場合には、頸部に対しては頸部郭清術を行っています。
中咽頭は、扁桃腺を含めた舌および喉頭(声帯のある臓器)に挟まれた範囲にあります。中咽頭癌は放射線感受性が比較的高く、舌や喉頭といった嚥下や発声機能器官に近接した領域であることから、これまで放射線治療が多く用いられてきました。しかし、現在のように形成的手技が向上してきてからは、手術治療により生じる機能障害が軽度に抑えられるようになっています。当科では、早期癌で手術治療を想定した場合に、形成的な手術が必要と思われる症例には放射線治療。また進行癌の場合には、放射線治療による完治率が低いため手術治療を中心に行っています。
下咽頭癌は、頭頸部癌あるいは他の臓器癌と比較しても治療効果が低い癌のひとつで、その発症件数は近年増加傾向にあります。食道の入り口、喉頭の後ろの隠れるような場所に発生します。自覚症状も早期には乏しく、咽の違和感程度です。その結果、早期に発見されることが少なく、ある程度進行してから発見・診断されることが多いのも下咽頭癌の特徴です。また、頸部リンパ節転移を来たし易く、治療後の再発・転移をおこしやすい癌です。早期癌であれば、放射線治療での完治率も高いのですが、進行癌には手術治療が中心的な治療方法となり、この際には咽頭〜喉頭〜頸部食道を切除し、お腹の空腸(腸管)を採取して咽の形成を行います。
喉頭癌は、声帯またはその上下の部位から発生した癌です。自覚症状として嗄声を来たすことが多いため、比較的早期に発見されるケースが多いのが特徴です。早期癌であれば、放射線治療にて完治するケースも多いのですが、進行癌であれば、下咽頭癌と同様、喉頭全摘(声を失う)が必要となります。
当教室の特徴のひとつに、進行頭頸部癌患者さんに対して、手術治療前(主となる治療)に全身の化学療法(抗癌剤 TPF による治療)を行っています。進行頭頸部癌の場合、治療後比較的早期に頸部リンパ節転移や遠隔転移(肺や肝臓等へ)を来たすことがあり、さらに新しい別の癌(多重癌)の発生する確率が高いと言われています。また、進行頭頸部癌の手術治療の際には、形成的な手技を駆使してもなんらかの機能障害は避けられません。以上の理由から、主となる治療である手術治療の前に全身に対しての抗癌剤投与を行い、頸部リンパ節転移を抑止し、さらには新しい癌のリスクを抑える目的にて治療を行っています。また、この抗癌剤治療にて著効した場合には、機能温存による完治を目指し、手術治療を回避して放射線治療を行っています。抗癌剤の内容にも特徴があり、従来頭頸部癌には、シスプラチンと5‐FU(PF)といった抗癌剤が長く用いられてきたのですが、最近、海外の臨床結果から、従来のPFにタキソテールという抗癌剤を併用(TPF)することで、よりいっそうの治療効果が得られることが解ってきました。当教室では、数年前からこのTPFの抗癌剤治療を用いて頭頸部癌治療にあたっています。
当教室での治療方針と内容に関してガイドライン的な説明をしましたが、頭頸部癌に限らず癌の治療に画一した治療を当てはめることは難しいと考えています。患者さまの生活環境や基礎疾患等を含めた体力的な要素、癌の発生部位や進行の程度、などなどを総合的に判断し、治療の選択肢とそれぞれのリスク等を説明したうえで患者さまの家族を含めて話し合い、個々の症例に対しての治療方針を決めています。
最後に近年、セカンド・オピニオンの制度が定着してきたこともあり、他施設から当科にも依頼があります。多くの患者様には、前医療機関と同様の結果で御期待に応えることが叶わなかったことと感じておりますが、年に数件は治療困難と診断されたケースで訪れ、当科における加療にてレスキュー可能であった症例を経験しております。治療中または治療後でも、現在の病気でお悩みの患者様には、セカンド・オピニオンをお勧めいたします。
以下に過去3年間の主な手術治療内容と症例数を示します。御参考にして頂ければ幸いです。
平成21年度〜平成23年度 主な頭頸部手術の内容とその件数
| 手術名 | 平成 21 年度(件) | 平成 22 年度(件) | 平成 23 年度(件) |
|---|---|---|---|
| 口腔・舌悪性腫瘍切除 | 11 | 18 | 13 |
| 喉頭マイクロ術 or ビデオ・ラリンゴ術 | 21 | 32 | 19 |
| 咽喉食摘術(喉頭全摘を含む) | 18 | 9 | 6 |
| 顎下腺腫瘍摘出術 | 10 | 7 | 11 |
| 耳下腺腫瘍摘出術 | 25 | 45 | 31 |
| 頸部嚢胞摘出術 | 3 | 7 | 8 |
| 甲状腺腫瘍摘出術 | 13 | 16 | 9 |
| 喉頭全摘術 | 15 | 7 | 4 |
| 頸部郭清術 | 47 | 52 | 40 |
内視鏡下甲状腺手術(Video Assisted Neck Surgery:VANS)
―甲状腺腫瘍の外科治療は目立たない傷でより安全に内視鏡で治療する時代―
甲状腺手術については20年近く前から内視鏡手術の試みがなされてきた歴史があります。術野を確保するための器具開発の難しさ、安定した手技の確立までのトレーニング期間を要するといった問題から本邦では本術式の広まりに時間を要していた現実がありました。しかし近年、内視鏡下甲状腺手術(Video Assisted Neck Surgery:VANS)に関する報告も徐々に増えてきており、本術式が安全かつ非常に患者満足度の高いものであるという社会的コンセンサスも得られつつあり、2017年4月に保険収載されたという経緯があります。
われわれ産業医科大学耳鼻咽喉科・頭頸部外科もVANS認定施設として2018年1月晴れて当院1例目のVANSを実施するに至り成功しました。
VANSの概略を申し上げますと、まず鎖骨下に2.5cmの小切開をします。続いてその穴からリトラクターと呼ばれる皮膚を挙上する器具を挿入し操作スペースを確保し内視鏡を見ながら視野を確保します。切除操作は鎖骨下の2.5cmの切開創からさまざまな器械を用いて甲状腺腫瘍切除を進めていくといった次第です。甲状腺手術で最も懸念される合併症のひとつが声がれ(嗄声)ですが、反回神経(声帯を動かす神経)の同定が頸部切開アプローチに比べ非常に容易になったこともこの術式の利点であります。内視鏡下に手術を行うようになり術後の嗄声のリスクを低下させ、以前の術式に比べより安全に甲状腺手術が行えるようになりました。
2019年3月現在、通常の症例は1時間半ほどで可能となり、反回神経麻痺や術後出血など重篤な合併症を起こすことなく施行実績を積み重ねております。
また1症例終えるたびにカンファレンスを行いより改善できる点はないか闊達に意見を出し合い技術を高めていくことに努めています。その甲斐あって、巨大な縦隔甲状腺腫瘍切除もVANSで行うことに成功しました。今後、若い女性を中心にVANS需要はどんどん拡大していくものと確信しております。
最後になりましたが2019年3月現在、九州の地区の大学病院耳鼻咽喉科では産業医大だけがVANS認可施設でございます。甲状腺腫瘍を目立たない傷で治療したいというご希望がある方はぜひお気軽にお問い合わせください。(文責:大久保淳一)
4.音声障害に対して
音声ポリープ、反回神経麻痺(声帯麻痺)などに対して、喉頭直達鏡下手術を行っています。
5.顔面神経麻痺
1)成因
大きく分けて2つあります。脳の中に何らかの異常がある場合と、脳から出る神経のひとつである顔面神経が障害され発症する場合です。耳鼻咽喉科の治療と対象となるものは後者であり、末梢性顔面神経麻痺と呼ばれます。その原因の多くを占めるのはウィルス感染(単純ヘルペスウィルス、水痘帯状疱疹ウィルスなど)で、その他の疾患としては耳下腺腫瘍、中耳炎、頭部外傷による側頭骨骨折などが挙げられます。
2)症状
主症状は片側の顔の筋肉(表情筋)の麻痺です。また、顔面神経の枝は、涙腺や舌前方の味覚も支配しているため、涙の減少、味覚の障害がでる場合があります。顔面神経と聴神経(聴こえの神経、平衡神経)は隣りあって走行している部分もあるため、難聴やめまいを伴う場合もあります。水痘帯状疱疹ウィルス感染による麻痺では、耳痛や耳介の水疱が出現することもあります。
3)検査・診断
麻痺のない反対側の動きと比較して、例えば閉眼、口元の動きなどがどのくらい動いてないかをチェックし、麻痺の程度を判断します。前述しましたように、顔面神経麻痺の原因のほとんどがウィルス感染ですが、他の原因疾患である中耳炎、頭部外傷、耳下腺腫瘍、脳の中の病変の有無なども、視診・触診・CT・MRI検査などで調べます。
4)治療
治療は副腎皮質ホルモン剤(ステロイド剤)、抗ウィルス剤、ビタミン剤、循環改善薬の投与を行います。麻痺の程度が中等度以上である場合、持病がある場合などは一般的に入院での加療を勧め、入院期間見込みは2週間前後です。発症後、おおよそ1週間以内にしっかりとした治療が出来ると、多くの場合はほとんど後遺症を残さず治ります。治るまでの期間は人によって異なり、数週間から数ヶ月かかります。当科では麻痺発症後2週間ほど経過した時点で、神経を刺激する検査を行い予後(治る見込み)の判定をします。この検査にて予後が悪いと判断された場合は手術治療を行う場合もあります。顔面神経は耳の後ろの骨(側頭骨)の中の長いトンネル内を走行し、耳の下から表面に出て顔の筋肉に分布します。手術治療では神経にかかっている圧力を軽くするため、側頭骨を削って顔面神経を開放する手術を行います。
この疾患は早く治療するほど治る可能性が高くなりますので、顔の動きがおかしいと感じられたら、すぐにお近くの耳鼻咽喉科のある医療機関で診察を受けることが重要です。
専門的な外来
鼻副鼻腔アレルギー外来
1.アレルギー性鼻炎
減感作療法
薬物治療
手術治療
粘膜下下甲介切除術
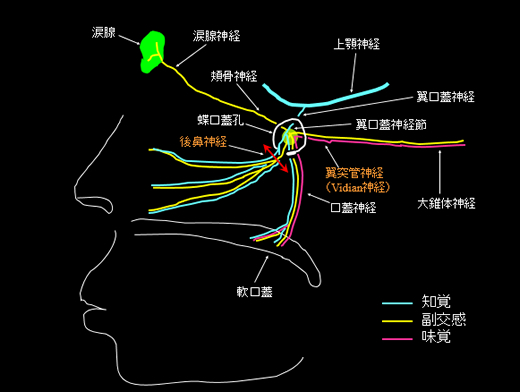
後鼻神経切断術
後鼻神経切断術は、鼻の奥の蝶口蓋孔という骨のくぼみを確認し,そこから出てくる後鼻神経(知覚神経である三叉神経第II枝の枝,翼口蓋神経節由来の遠心性副交感神経の枝)を、超音波メスやコブレーターという特殊な器具を用いて切断し、鼻水やくしゃみなど鼻炎に伴う症状を改善させる手術です。基本的に内服薬や点鼻薬での効果が乏しい鼻症状の強い方に行いますが、鼻炎症状が抑えられる非常に効果的な治療です。当科では入院して、手術室で全身麻酔下に手術を行います。鼻の中から内視鏡で操作しますので、お顔に傷がついたり腫れたりたりすることはありません。
2.慢性副鼻腔炎
薬物治療
マクロライド少量長期投与
YAMIKカテーテルによる鼻洗浄
手術治療
内視鏡下鼻副鼻腔手術
3.鼻づまり治療
鼻づまりの原因はアレルギー性鼻炎や副鼻腔炎によるものだけではなく、 鼻中隔彎曲症などの治療が必要となることがあります。 長年、鼻づまりでお悩みの人は一度受診してみてください。
睡眠時無呼吸外来
睡眠時無呼吸症候群とは、眠っている間の呼吸の停止や低下によって、酸素を体に取り込むことができなくなり、呼吸が苦しくなるために眠りが浅くなる病気です。高血圧や糖尿病、脳卒中や心臓病による突然死の危険性を高めるといわれています。それだけでなく、良質な睡眠を得られないことで、日中の集中力が低下したり、仕事や作業の能率が低下したりします。
いびきや日中の眠気など睡眠時無呼吸症候群が疑われる方には、眠っている間の呼吸の停止や低下の回数を調べるため、まず簡易型のモニター(簡易PSG)を貸し出し、自宅で睡眠検査をしていただきます。さらに精査が必要となる場合は一晩病院に入院いただき、脳波や心電図、筋電図等のセンサーを装着し終夜睡眠ポリグラフ検査を施行し、診断いたします。
検査結果に従って、持続陽圧呼吸療法(CPAP)や口腔内装置(マウスピース)、手術(口蓋垂軟口蓋咽頭形成術、口蓋扁桃摘出術、鼻中隔矯正術、下鼻甲介切除術)などの治療を行います。CPAPは睡眠時に鼻もしくは口にマスクを装着して、機械で空気を送り込む治療法で、のどの奥など、狭くなっている気道を広げることにより無呼吸を改善させます。機械は貸し出すことができます。手術としては適応に合わせて口蓋扁桃摘出術、鼻中隔矯正術などを行っています。また、軽症の呼吸障害や単純いびき症に対しては、口腔内装具(マウスピース)による治療も取り入れています。さらに、鼻閉治療や減量指導、睡眠体位指導も行っており、より有効性の高い複合的総合的な治療を目指しています。
補聴器外来
聞こえにくい(難聴)という症状は、日常生活に著しい支障を来たします。難聴の原因は数多く存在し、その中には『補聴器』を装用することで生活の質を大幅に改善することができるものが存在します。近頃会話の聞き取りが困難になった、聞き返しが多くなった、あるいはテレビの音量が大きくなった、というようなことでお悩みの方は、まず耳鼻咽喉科を受診し、難聴の原因を調べてみましょう。
当科では、難聴の中でも特に補聴器の適応となる患者の皆様に対し、毎週木曜日の午後に『補聴器専門外来』を設けています。この専門外来の特徴として、医師の診断に基づいて適切な対応が可能であること、補聴器の試用期間があるので自分に合っているかどうかをじっくり検討出来ること、片方ずつフィッティングするため、補聴器購入の際の失敗事例(同時に二つ購入したが片方は使っていない、など)が極端に少ないこと、購入後のメンテナンスが充実していること、などが挙げられます。安心して補聴器を選んでいただくために、是非医療機関と医療スタッフを介した当科の『補聴器専門外来』をご活用ください。
人工内耳植込術
両側高度難聴(聴力レベル≧90dB)や両側の聴力が全くない全聾に対しては、薬で治療する方法はありません。また、補聴器の効果も期待できません。しかし、こうした状態の患者さんでも人工内耳を体内に植え込むことにより、聴力を改善させることが期待できます。人工内耳は、音を弱い電気に変換し、内耳に挿入した電極から聴神経に送り込む装置です。
全く聞こえなかった状態から聴力が改善し、聴取訓練を通じて会話ができるレベルまで語音弁別能(音を言語として聞き取る能力)を獲得することが期待できます。語音弁別能の獲得には、聴取訓練に対するご本人の意欲や、ご家族をはじめとする周囲の方々の理解と協力が重要です。これらの状況や、聴力を失った・低下した時期(言語習得前か後か)等の事情により個人差がありますが、小幅な改善も含めるとほぼ全例で効果が得られます。また、身体障害(聴覚障害)4級のボーダーラインである語音弁別能50%を基準にすると、これ以上が達成できるのは成人では58%、小児については93%との報告があります。
耳介(耳たぶ)の後ろを切開し、人工内耳の装置を耳後部の皮下に植込みます。そしてその装置から伸びる電極を、中耳を経由して内耳に挿入します。予定手術時間は約4時間です。概ね、術後7日目で抜糸し、傷口が安定していることを確認して、術後10日〜2週間で退院となります。術後3週目ごろから音の聴取を開始します。
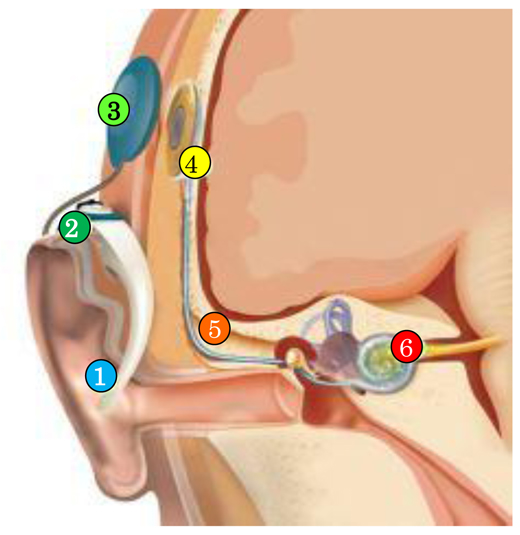

両側とも90dB以上の高度難聴や聾の方が対象となります。人工内耳植込術に適するかどうかについては、聴力検査、CT、MRI、平衡機能検査などの検査結果が判断材料になります。人工臓器の中でも、人工内耳はひじょうに安全で安定した治療効果をあげることができるものですので、ぜひ一度ご相談ください。
頭頸部腫瘍外来
頭頸部癌の治療に際しては、多職種連携によるカンファレンス(耳鼻咽喉科・頭頸部外科、放射線治療科、放射線診断科、歯科、薬剤部、看護部)を行い、エビデンス(科学的根拠)に基づいた最適な治療を検討します。患者さんの価値観や全身状態、QOL(Quality of life: 生活の質)を重視した上で、最適な治療方針を決めています。患者さん及びご家族には、病状・治療選択肢について、分かりやすくかつ十分に説明し、納得できる治療を提供できるように努めています。
根治可能な患者さんには、外科治療、術後補助化学放射線療法、導入化学療法、化学放射線療法などを、最適な組み合わせ・順序で行っています。治療に伴う有害事象に対しては、適切な支持療法を用いて治療が完遂出来るようにサポートします。一方、根治が難しい患者さんには、緩和的な放射線治療や化学療法を緩和ケアと並行して行い、QOS(Quality of survival)を目指した治療、すなわち現在の生活を出来るだけ長く過ごしてもらうことを目的とした治療を行っています。
これらの頭頸部癌の治療は、専門的な知識と経験が特に必要となるため、頭頸部癌専門チームで対応しています。
主な対象疾患
- 頸部腫瘤(良性):甲状腺腫瘍、耳下腺腫瘍、顎下腺腫瘍、側頸嚢胞、正中頸嚢胞、副咽頭間隙腫瘍、頸部リンパ節腫脹など
- 頭頸部癌(悪性):口腔癌、上咽頭癌、中咽頭癌、下咽頭癌、喉頭癌、甲状腺癌、原発不明癌頸部リンパ節転移、中耳癌、副鼻腔癌
手術について
手術は、切除可能な頭頸部癌に対する標準的な治療法です。切除に際しては、根治性を損なわない範囲で、できる限りの機能温存を目指した手術を心掛けています。また、神経損傷を避けるためのNIMによるモニタリングや、内視鏡やビデオラリンゴシステムを用いた経口的な手術も積極的に行っています。術後の病理検査で再発・転移のリスクが高い方(顕微鏡的断端陽性、節外浸潤陽性など)には、術後補助化学放射線療法を行います。
- 頭頸部外科手術一般
- NIM(nerve integrity monitor)を用いた術中顔面神経・反回神経モニタリング(唾液腺腫瘍、甲状腺腫瘍)
- 早期頭頸部癌に対する経口的手術(機能温存手術):TOVS(Trans oral video surgery)/ELPS(Endoscopic Laryngo-Pharyngeal Surgery)
- 進行頭頸部癌に対する遊離皮弁を用いた再建手術(形成外科、外科と合同)
- 気管食道シャント術(プロヴォックス)
- 上腕CVポート造設術
など
導入化学療法について
局所進行例、対側への頸部リンパ節転移、多発する頸部リンパ節転移、巨大な頸部リンパ節転移などの再発・転移のリスクが高い場合、また臓器温存の希望がある場合などは、導入化学療法が選択されます。治療効果が認められれば、化学放射線療法での根治治療を行いますが、治療効果に乏しい場合には、手術による根治切除が選択されることもあります。
- TPF療法:ドセタキセル(タキソテール®)+シスプラチン+5-FU
- TPS療法:ドセタキセル(タキソテール®)+シスプラチン+S-1(TS-1®)
化学放射線療法について
化学放射線療法は、臓器温存希望・切除不能な局所進行頭頸部癌に対する標準的な治療方法です。合併症、年齢、PS(Performance status)などを考慮して、最適な抗がん剤の組み合わせによる化学放射線療法を行っています。
- Triweekly cisplatin(high dose)
- Triweekly cisplatin(分割投与)
- Weekly cisplatin
- カルボプラチン+5-FU
- セツキシマブ(アービタックス®)
再発・転移頭頸部癌に対する化学療法について
手術や放射線治療による根治治療が困難な場合には、エビデンスに基づいて最適な化学療法を行います。現在では、頭頸部癌においても、最適なレジメンを適切な用量で投与することで、延命そしてQOLの向上・維持が可能となっています。化学療法は、外来や短期入院(2泊3日)での投与が可能です。
- PFE療法:プラチナ製剤(シスプラチン、カルボプラチン)+5-FU+セツキシマブ(アービタックス®)
- PCE療法:パクリタキセル(タキソール®)+カルボプラチン+セツキシマブ(アービタックス®)
- PE療法:パクリタキセル(タキソール®)+セツキシマブ(アービタックス®)
- DC療法:ドセタキセル(タキソール®)+シスプラチン
- PF療法:プラチナ製剤(シスプラチン、カルボプラチン)+5-FU
- セツキシマブ(アービタックス®)維持療法
- パクリタキセル(タキソール®)
- S-1(TS-1®)
- ニボルマブ(オプジーボ®)
- レンバチニブ(レンビマ®)(根治切除不能甲状腺癌)
- ソラフェニブ(ネクサバール®)(根治切除不能甲状腺癌)
- バンデタニブ(カプレルサ®)(根治切除不能甲状腺髄様癌)
その他治療について
- OK-432嚢胞内注入療法
ガマ腫、嚢胞状リンパ管腫、正中頸嚢胞などに対して、日帰り手術を行っています。
文責:産業医科大学耳鼻咽喉科・頭頸部外科学
更新日:2017年06月06日


