乳がん
病気の概要
1 乳がんとは、乳腺にできた悪性腫瘍のことです。
・日本人女性の乳がん罹患数は約9万4千人(2018年)で、部位別の罹患数は日本女性の第1位です。乳がん死亡者数は1万5千人(2020年)で、死亡数は日本人女性の第4位です。年齢別罹患リスク(2018年罹患・死亡データーに基づく)から、日本女性の9人に1人が生涯で乳がんに罹患すると推定されています。1~2)
・乳がんのリスク因子としては肥満、アルコール摂取、喫煙、糖尿病の罹患、出産経験がない、授乳経験がない、などが言われています。
・遺伝性乳がんは乳がんの5〜10%であり、その他の乳がんがほとんどです。2020年遺伝性乳がん卵巣がん症候群(Hereditary Breast and Ovarian Syndrome, HBOC)の既発症者に対するリスク軽減乳房切除術が日本で保険収載されました。遺伝性乳癌卵巣癌症候群はBRCA1またはBRCA2のいずれかの遺伝性の生殖細部系列変異が原因で乳がん、卵巣がんを高リスクで発症する遺伝性腫瘍の1つです。
2 乳がんが見つかるきっかけとしては、以下があります。
・マンモグラフィなどによる乳がん検診を受けて疑いを指摘される場合
・自分で症状に気付く場合:以下の症状があります。
(1) 乳房のしこり
・乳がんが進行すると腫瘍が大きくなり、触ってしこりがわかるようになってきます。
・乳がんの他に乳腺症、線維腺腫、葉状腫瘍などでもしこりが症状としてあらわれます。
(2) 乳房の皮膚などの変化
・乳がんが乳房の皮膚の近くに達すると、
・エクボのようなひきつれ
・乳頭や乳輪部分の湿疹(しっしん)やただれ
・時にはオレンジの皮のように皮膚がむくんだように赤くなる
・乳房のしこりがはっきりせず、乳房の皮膚が赤く、痛みや熱をもつ乳がんを「炎症性乳がん」と呼びます。
・乳頭の先から血の混じった分泌液が出ることもあります。
(3) 乳房周辺のリンパ節の腫れ
・乳がんは乳房の近くにあるリンパ節である、わきの下の腋窩(えきか)リンパ節や、胸の前方中央を縦に構成する胸骨のそばの内胸リンパ節、鎖骨上のリンパ節に転移しやすく、これらのリンパ節を乳がんの「領域リンパ節」と呼びます。
診断について
1 視診・触診
・乳房を観察して、形状や左右差、皮膚の変化を調べます。
・次に指で乳房やわきの下に触れて、硬さや動き方、大きさや形、個数など、しこりの性質を調べます。
2 マンモグラフィ検査
・ 病変の位置や広がりを調べるために行う乳腺専用のX線検査です。乳房組織を板状のプレートで乳房を挟んで圧迫し、うすく引き伸ばして撮影します。そのため乳房を圧迫される痛みがありますが、視診・触診で発見しにくい小さな病変も見つけることができます。
・ 乳腺の発達している人や若い人では、マンモグラフィでは乳腺の密度が高く、白く見える部分が多い状態である「高濃度乳房」となり、病変があっても見つかりにくく、超音波検査を並行して行うほうが乳がんを検出できることが知られています。
3 超音波(エコー)検査
・ 超音波を体の表面にあて、臓器から返ってくる反射の様子を画像にする検査です。乳房内の病変の有無、しこりの性状や大きさ、わきの下など周囲のリンパ節への転移の有無を調べます。
・ X線のように放射線による被曝の心配がありませんので妊娠中でも検査が可能です。
4 病理検査・病理診断(細胞診/組織診)
病変の一部を採取して、がんかどうかを顕微鏡で調べる検査です。
(1)細胞診
細胞診検査は病変に細い針を刺して細胞を吸引採取する穿刺(せんし)吸引細胞診と、乳頭からの分泌液を採取して行う分泌液細胞診があります。体への負担が比較的少ない検査ではあるものの、診断の精度は生検に劣ります。
(2)生検(組織病理診断)
組織診検査は病理診断を確定するための検査です。組織診では痛み止めに局所麻酔を行い、病変の組織を採取します。細胞診に比べて確実な診断ができ、腫瘍についてより詳しい情報を得ることができます。
・針生検 : 注射針より太い針を使用
・外科的生検: 皮膚を切開して組織を採取
5 乳腺のCT検査・MRI検査
・手術や放射線治療などを検討するとき、病変の広がりを調べるために行う検査です。
・CTではX線を、MRIでは電磁気を使って体の内部を描き出します。特に造影MRIで、乳房内での病変の広がり具合を診断するのに有効とされています。
6 全身検索のための検査(CT検査、骨シンチグラフィなど)
・乳がんが転移しやすい遠隔臓器には、肺、肝臓、骨、リンパ節などがあります。
・がんの乳腺以外への広がりを調べるために、必要に応じてCT、MRI、腹部超音波、骨シンチグラフィ、PET-CT検査などの画像検査が行われます。
7 病期診断
・病期またはStage(ステージ)とは、がんの進行の程度を示す言葉です。わが国の乳癌取扱い規約では、0期、 I期、II期(IIA、IIB)、III期(IIIA、IIIB、IIIC)、IV期に分類されています。病期は、がんが乳房の中でどこまで広がっているか、リンパ節転移があるか、骨や肺など乳房から離れた臓器への転移があるかなどによって決まります(表1)。
・乳がんの治療方針は、病期ごとにおおよその指針が決まっています。
表1 乳がんの病期分類
| 0期 | 非浸潤がんといわれる乳管内にとどまっているがん、または乳頭部に発症するパジェット病(皮膚にできるがんの一種)で、極めて早期の乳がん |
|
I期 |
しこりの大きさが2cm以下で、リンパ節や別の臓器には転移していない |
| IIA期 |
しこりの大きさが2cm以下で、わきの下のリンパ節に転移があり、そのリンパ節は周囲の組織に固定されず可動性がある または、しこりの大きさが2~5cmでリンパ節や別の臓器への転移がない |
| IIB期 |
しこりの大きさが2~5cmで、わきの下のリンパ節に転移があり、そのリンパ節は周囲の組織に固定されず可動性がある または、しこりの大きさが5cmを超えるが、リンパ節や別の臓器への転移がない |
| IIIA期 |
しこりの大きさが5cm以下で、わきの下のリンパ節に転移があり、そのリンパ節は周辺の組織に固定されている状態、またはリンパ節が互いに癒着している状態、またはわきの下のリンパ節転移がなく胸骨の内側のリンパ節に転移がある場合 あるいは、しこりの大きさが5cm以上で、わきの下または胸骨の内側のリンパ節への転移がある |
| IIIB期 |
しこりの大きさに関わらず、しこりが胸壁に固定されていたり皮膚にしこりが顔を出したり皮膚が崩れたり皮膚がむくんでいるような状態 またはわきのしたのリンパ節への転移がある、または胸骨の内側のリンパ節に転移がある |
| IIIC期 | しこりの大きさに関わらず、わきの下のリンパ節と胸骨の内側のリンパ節の両方に転移がある、または鎖骨の上下にあるリンパ節に転移がある |
| IV期 |
しこりの大きさやリンパ節転移の状況にかかわらず別の臓器に転移している 乳がんの転移しやすい臓器:骨、肺、肝臓、脳など |
日本乳癌学会編「臨床・病理 乳癌取扱い規約2018年(第18版)」(金原出版)より
8 転移・再発乳がん
・ 乳房のしこりに対する初期治療を行ったあと、乳がんが再び出現することを「再発」といいます。以下のように区別します。
転移再発:他の臓器に出現した再発
乳房内再発:乳房部分切除術を行ったあとの乳房に起こる再発
局所・領域再発:乳房を全部摘出したあと、胸壁の皮膚やリンパ節に起こる再発
9 術後病理組織診断
・手術によって切除された病変について、がんの広がり、形態、性質を詳しく調べる、病理組織診断が行われます。腫瘍の大きさ、広がり、年齢、異型度(グレード)、HER2タンパク質、ホルモン受容体、Ki67の情報などを基に、将来の再発リスク、追加治療の必要性が検討されます。
・遺伝子パネル検査
がんの組織を用いて遺伝子異常の有無を調べ、一人ひとりの患者さんに会った治療法を選択する「がんゲノム医療」が広がってきています。2025年1月現在、保険収載されているがんゲノムプロファイリング検査は「OncoGuide
NCCオンコパネル」と「FoundationOne
CDxがんゲノムプロファイル」と「FoundationOneLiquid
CDxがんゲノムプロファイル」の3種があります。
治療につながる患者さんは15%程度と限定的ですが対象になるかどうかは、全身状態などによって異なりますので、担当医に相談してください。
10 サブタイプ分類
・サブタイプ分類はがん細胞の性質で分類する考え方で、遺伝子解析によって提唱されました。遺伝子検査は費用もかかり実用が難しいため、実際には生検や手術で採取された乳がん組織を免疫染色で調べることで臨床病理学的に遺伝子解析の分類に当てはめています(表2)。近年このサブタイプ分類に基づいてがん細胞の性質を調べて、腫瘍の性質に合わせた治療を選択します。
治療について
乳がんの治療は、手術(外科治療)と放射線治療、内分泌(ホルモン)療法、化学療法、分子標的治療などの薬物療法があります。それぞれの治療を単独で行う場合と、複数の治療を組み合わせる場合があります。
がんの性質や病期(ステージ)、全身の状態、年齢、合併する他の病気の有無などに加え、患者さんの希望を考慮しながら、治療法を決めていきます(図1)。
図1 乳がんの臨床病期と治療
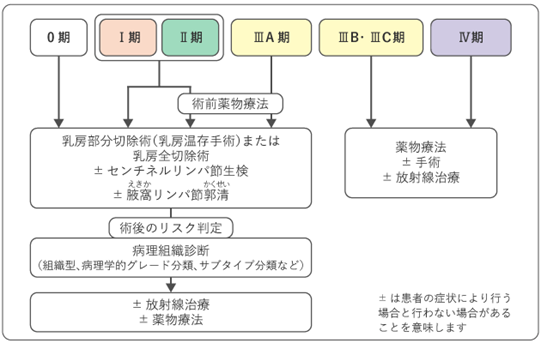 日本乳癌学会編「科学的根拠に基づく乳癌診療ガイドライン(1)治療編2022年版」(金原出版)より作成
日本乳癌学会編「科学的根拠に基づく乳癌診療ガイドライン(1)治療編2022年版」(金原出版)より作成
手術療法
外科的治療
・乳がんの治療では、手術によってがんを取りきることが基本となります。
・乳房を残す「乳房部分切除術」と、乳房を全部切除する「乳房切除術」があります。
1 乳房部分切除術
・乳房部分切除術は乳がんを確実に切除しつつ、患者さんが残った乳房の形に対して、その整容性が美容的に満足できる乳房を残すことを目的に行います。
・腫瘍を中心に1~2cm離れた正常な組織を含めて、乳房を部分的に切除します。 通常、残された乳房の中の再発を防ぐ目的で手術後に放射線治療を行います。
・がんが手術前の予想よりもはるかに広がっている場合は、後日、再手術で乳房切除術を行うこともあります。
2 乳房切除術
以下のような場合には、最初から乳房を全部切除する乳房切除術を行います。
・乳がんが広範囲に広がっている場合
・複数のしこりが離れた場所に存在する多発性の場合
・乳房部分切除を行なっても、整容性が確保できない場合
3 乳房再建術
・乳房切除術後に、患者さん自身のおなかや背中などから採取した自身の組織(自家組織)またはシリコンなどの人工物を用いて、新たに乳房をつくることを乳房再建といいます。また乳頭を形成することもできます。
・現在では、病期0〜ⅢAの場合、自家移植の場合だけでなくシリコン・インプラントなどの人工物を使う場合にも、公的医療保険の適用が拡大されています。
・再建の時期については乳がんの手術と同時に行う場合(一次再建)と、数カ月から数年後に行う場合(二次再建)とがあります。
・自家組織再建は背中(広背筋皮弁)や腹部(腹直筋皮弁)から皮膚、皮下脂肪を筋肉の栄養血管を用いて移植する方法で血管を切らずに移動させる有茎皮弁と一度血管を切って胸部の血管と顕微鏡で縫合する遊離皮弁という方法があります。ご自身の組織なので術後の整容性はよいのですが健常な部分に傷をつけることになり手術侵襲は大きくなります。
・人工物を用いる場合は乳がん切除時に手術後の皮膚を伸展させる目的で組織拡張器(ティッシュー・エキスパンダー)を同時に挿入します。その後数ヶ月かけて生理食塩水を注入することで皮膚を伸展させたあとにシリコン・インプラントに入れ替える2回目の手術を行います。自家組織移植に比べて手術侵襲は少ないのですが、人工物では整容性に限界があること、10年程度で入れ替える必要が生じる可能性があることが欠点です。
・再建手術後は、インプラント破損などの合併症が生じていないか、2年に1回程度のエコーやMRIなどによる定期的な検査を行うことを推奨しています。
・インプラント挿入後の合併症の一つに、乳房インプラント関連未分化大細胞型リンパ腫(BIA-ALCL)の発症が報告されています。発生頻度は1/3000−1/30000です。進行は緩徐でほとんどの場合はインプラントの除去と周囲皮膜切除のみで軽快すると報告されています。BIA-ALCLの発生頻度は低く、インプラント挿入手術は安全な術式と考えられています。インプラント挿入術後は、インプラント周囲にしこりや腫れなどを自覚した場合はすぐに受診してください。また、定期的な検査(エコーやMRI)を受けるようにしてください。
・再建手術を希望される場合、まずは担当医に相談のうえ、再建手術を担当する形成外科医によく相談することが重要です。
4 わきの下のリンパ節郭清(腋窩リンパ節郭清)
・がん細胞はリンパ液の流れに乗って、周辺のリンパ節に入り込み、転移を起こすことが知られています。現在の手術前の検査ではリンパ節にがんが転移しているかどうかは正確にはわかりません。
・手術前にリンパ節転移が明らかでない場合には、乳がんへの手術と同時にセンチネル(見張り)リンパ節生検が行われます。手術前またはセンチネルリンパ節生検でリンパ節転移が明らかなとなった場合に、腋窩リンパ節郭清が行われます。その場合の合併症として手術のあとに、腕が上がりにくさ、しびれ、むくみといった症状が起こることがあります。
鏡視下治療(ロボット支援下を含む)
・皮膚を数カ所小さく切開し、そこへ先端にレンズやはさみのついた管を入れて手術を行います。乳房はからだの表面にある臓器であるため、皮膚を切開してもそれほどからだへの負担は大きくありませんので、鏡視下手術の目的は主に皮膚切開を目立たないように、小さくしつつ切開の位置を移動することにあります。
・切開する位置は腋窩、乳輪周囲、乳房外側など比較的創が目立ちにくい位置になります。
・腫瘍がある程度限局し皮膚に近くない病変が比較的よい適応になります。
内視鏡的手術
該当なし
局所的治療(経皮的治療、カテーテル治療など)
ラジオ波焼灼療法(R F A)
・早期に発見できた乳がんでも、手術による切除が標準治療ですが、切らない乳がん治療として経皮的ラジオ波焼灼療法(RFA)があります。2023年7月に早期乳がんに対してRFAの適応拡大が承認されました。承認条件として「腫瘍径1.5cm以下、腋窩リンパ節転移および遠隔転移を認めない限局性早期乳がん」など一部の早期乳がんの治療を目的としています。切らないがんの中に細い針状の電極を差し込んでラジオ波帯の電流を流し、発生する熱を利用しがんを焼灼する治療法で、手術に比べ患者さんの身体への負担が比較的少ない治療法です。
薬物療法
・乳がんでは、目に見えるまでにしこりが大きくなるまでに、目に見えないがん細胞は体に残っていて(微小転移といいます)、それが
時間とともに大きくなり再発という形で現れると考えられています。
・薬物療法は以下の目的があり、病期、リスクなどに応じて行われます。
・手術の前にがんを小さくする
・手術や他の治療を行ったあとに転移再発を抑える
・根治を目的とした手術が困難な進行がんや再発に対して、延命および生活の質を向上させる
・どのような薬剤をどのように組み合わせて治療を行うかは、がんの広がりや性質、病理検査の結果などから、がんの特性に合わせ
て、病期(ステージ)、サブタイプ分類によって検討・選択されます(表2)。
表2 サブタイプ分類と術前術後薬物療法選択
| サブタイプ分類 | ホルモン受容体 | HER2 | Ki67値 |
選択される薬物療法 |
|
| ER | PgR | ||||
|
ルミナルA型 |
陽性 | 陽性 | 陰性 | 低 |
内分泌(ホルモン)療法、 (化学療法) |
|
ルミナルB型 (HER2陰性) |
陽性 または 陰性 |
弱陽性 または 陰性 |
陰性 | 高 |
内分泌(ホルモン)療法、 化学療法 |
|
ルミナルB型 (HER2陽性) |
陽性 |
陽性 または 陰性 |
陽性 | 低~高 |
内分泌(ホルモン)療法、 分子標的治療、化学療法 |
| HER2型 | 陰性 | 陰性 | 陽性 | - | 分子標的治療、化学療法 |
|
トリプル ネガティブ |
陰性 | 陰性 | 陰性 | - | 化学療法 |
・Ki67は、検査の状況(染色の条件、スコアリングの方法)によって陽性率が大きく変わります。適切なKi67カットオフ値(ルミナルAとBを分ける基準)はまだ明らかにされておらず、結果の解釈には注意が必要です。
・副作用については、予防や対策を講じながら治療を進めていきます。薬によっては卵巣機能障害があらわれ、不妊の長期的な副作用がみられる場合もあるので、乳がんの治療後の生活も含めて検討する必要があります。
内分泌(ホルモン)療法
・内分泌(ホルモン)療法は女性ホルモンの分泌や働きを妨げることによって乳がんの増殖を抑える治療法で、ホルモン受容体のある乳がんであれば効果が期待できます。内分泌療法には抗エストロゲン剤、選択的アロマターゼ阻害剤、LH-RHアゴニスト(黄体ホルモン放出ホルモン抑制剤)などが使われます。使う薬の種類や治療目的によって治療期間や効果の目安は変わりますが、手術後に行う場合は5年間から10年間の投与が目安となります。進行再発の場合には分子標的治療薬であるCDK4/6阻害剤やmTOR阻害剤などを併用します。
・副作用は、化学療法に比べて軽いといわれていますが、顔面の紅潮やほてり、のぼせ、発汗、動悸(どうき)などの更年期障害のような症状が出る場合もあります。これらの症状の多くは治療を開始して数カ月から数年後には治まりますが、症状によっては使用するホルモン剤の種類を変更したり、症状を和らげるために漢方薬を投与したりすることもあります。また薬剤によっては高脂血症、血栓症、骨粗しょう症のリスクが高まることが知られているので、これらの治療を併用することもあります。
化学療法
・化学療法は抗がん剤(殺細胞性抗がん剤)により細胞増殖を制御しているDNAに作用したりがん細胞の分裂を阻害したりすることで、がん細胞の増殖を抑えます。病期I~IIIの乳がんでは、術前および術後化学療法どこかに潜んでいる微小転移を死滅させることで転移・再発を防ぐ目的で、手術後に化学療法を行います。病期IV、転移・再発乳がんでは内分泌療法の適応がある方の場合、通常は身体に負担の少ない内分泌療法から始め、臓器転移への進行に伴い化学療法に変更します。がんの治療と併せて、痛みやつらい症状がある場合には、それを和らげるための治療ならびに緩和ケアを並行して行います。
・化学療法の副作用には、特に髪の毛、口や消化管などの粘膜、血球をつくる骨髄など新陳代謝の盛んな細胞が影響を受けやすく、脱毛、口内炎、下痢が起こったり、白血球や血小板の数が減少、発熱を生じることがあります。その他、全身のだるさ、吐き気、手足のしびれや感覚の低下、筋肉痛や関節痛、皮膚や爪の変化、肝臓の機能異常などが出ることもあります。最近は化学療法の副作用に対する予防法や対策の進歩もあり、外来通院で治療を受けることが多くなっています。
分子標的薬
・分子標的治療薬は、がんの増殖に関わっている分子を標的にして、その働きを阻害する薬です。分子標的薬はがん細胞だけを狙い撃ちに治療をするため、一般に副作用は軽いですが、寒気や発熱など特有の症状が出ることがあり、確認しながら治療していきます。
・病理検査で細胞の表面にあり乳がんの増殖に関わっていると考えられているタンパク質HER2(ハーツー)陽性の乳がんでは、手術の前後や再発した場合に、この働きを阻害する抗HER2薬が使われます。乳がんの増殖に関わる別の細胞表面タンパク質mTORの阻害剤や、細胞周期を止めるCDK4/6阻害剤は、いずれも進行再発ホルモン受容体陽性乳がんの場合に内分泌療法剤と併用します。3)
・抗体薬物複合体(ADC)
近年、抗体薬物複合体(ADC)が注目されています。HER2タンパクに特異的に結合する抗体を利用して、抗がん薬をがん細胞に直接送達することで、効率的にがん細胞を殺すことが可能です。薬剤はHER2発現が非常に低い乳がん患者にも有効性を示し、進行乳がんに対する新しい選択肢となっています。またホルモン受容体陽性の転移性乳がんに対しても、有望な治療法として期待されています。
・PARP阻害剤
HBOC(遺伝性乳がん卵巣がん)は遺伝性のがんの種類の一つです。BRCA1、BRCA2という誰もがもつ遺伝子の生まれつき変化した状態がある方が、その遺伝子に病的バリアントがない方と比べると、がんを発症しやすい体質であることを意味します。一般的に日本人では約200~500人に1人(0.2~0.5%)がHBOCに該当すると言われています。HBOCと診断された乳がん患者さんにはPARP阻害薬の効果が期待できます。
免疫チェックポイント阻害薬
・免疫チェックポイント阻害剤は,免疫チェックポイント分子である抑制性受容体またはこの受容体へ選択的に結合する物質であるリガンドに作用し,免疫抑制性のシグナルを遮断することにより免疫系のブレーキを解除する薬剤です。
・乳がんでは2025年1月現在、PD-L1を標的にするアテゾリズマブに加えて、PD-1を標的にするペムブロリズマブがホルモン受容体陰性かつHER2陰性の手術不能又は再発乳癌に対して保険適応になりました。
・従来の薬物療法と比べて、併用する化学療法の他にも生じてくる免疫関連の有害事象が問題となっており、多職種と連携して対応する必要があります。
放射線治療
乳房部分切除術後の放射線治療
乳房部分切除術を行った場合には、残存する乳房内の再発を予防するために放射線治療が必要です。放射線治療を行うことで乳房内再発の減少や予後の改善が得られます。
切除した癌の病理検査の結果や再発リスクの程度により、放射線を照射する回数や範囲が変化します。 比較的多く選択するスケジュールは、残存する乳房全体への放射線治療を、1日1回、週5回、総25回 (5週間)を行い、その後、癌を切除した部分に限局して8回 追加するものです。通院に支障がなければ外来で治療を行います。主な副作用は、治療開始後4週目頃から生じる照射部の皮膚炎(皮膚の発赤)ですが、日常生活への影響は少ない場合がほとんどで、治療終了1ヶ月後には概ね消失してきます。
当院では、体表面光学式トラッキングシステムにより深吸気息止め照射(Deep
Inspiration
Breath
Hold:DIBH)の選択が可能です。心臓のへの照射線量を低減でき、心臓の晩期障害の発生リスクを軽減できます。
乳房切除術後の放射線治療
乳房切除術を行い再発リスクが高い場合に、放射線治療を追加する必要があります。リンパ節転移がある場合や癌の周囲への進展が強い場合などが相当します。放射線治療の追加により、胸壁やリンパ節に再発を生じる確率が減少し、予後が改善します。
切除した癌の病理検査の結果や再発リスクの程度により、放射線を照射する回数や範囲が変化します。多く選択するスケジュールは、1日1回、週5回、総25回
(5週間)を行うものです。通院に支障がなければ外来で治療を行います。主な副作用は、治療開始後4週目頃から生じる照射部の皮膚炎(皮膚の発赤)ですが、日常生活への影響は少ない場合がほとんどで、治療終了1ヶ月後には概ね消失してきます。
少数個の再発・転移に対する救済的放射線治療
胸壁や残存乳房、リンパ節 (鎖骨・腋窩)の再発、または少数個(1~3個程度)の遠隔転移を生じた場合に、薬物療法に加え救済的な放射線治療を選択することが可能です。遠隔転移の部位は、骨転移、肺や肝臓の転移、リンパ節転移などが対象となります。治療した腫瘍の高い制御効果が期待できます。
過去に放射線治療が行われた残存乳房や胸壁の再発では、十分な量の放射線治療を投与できませんが、当院ではより腫瘍に対して高精度に放射線を限局させる強度変調放射線治療(IMRT)を用いることや、温熱療法(後述)の併用により、治療成績の改善を試みています。
脳転移に対する放射線治療
脳転移を生じた場合に放射線治療が有効です。当院では、強度変調回転放射線治療(VMAT)を用いた定位放射線治療(ピンポイント照射)が可能です。患者さんに負担の少ない短い治療時間で、脳転移の高い制御効果が期待できます。
緩和的放射線治療
他の臓器へ多数個の転移を生じている状況では、緩和的な放射線治療が適応となり得ます。乳癌からの出血の止血、上肢浮腫の改善、鎮痛などが期待できます。骨転移に伴う疼痛の鎮痛、神経症状の改善や骨折の予防にも有効性が高いです。緩和的放射線治療に必要となる放射線量は少ないため、治療に伴う副作用は軽微です。治療期間は3週間以内が多く、状況に応じて1回のみの治療も選択可能です。
温熱療法 (ハイパーサーミア)
当院では、乳癌の再発・転移病変に対して放射線治療や抗がん剤の治療効果を高める温熱療法を取り入れています。がんの存在する領域の皮膚表面を2方向からパットで挟み込み高周波電流を流して加温します。1回の加温時間は40~60分程度で、週に1~2回、放射線治療を行っている期間中に総5回程度行います。特に乳癌の局所再発病変は、体表面近くに存在するため、腫瘍の良好な温度上昇が得られやすく効果が得られやすいです。
◆放射線治療科外来では上記治療の内容を専門医からより詳しくご説明しています。
セカンドオピニオンの受け入れ
( 可 )
患者さんにメッセージ
・本院では、乳がんの診療を担当している科(胸部・呼吸器外科と消化器・内分泌外科)のどちらを受診しても、同じ乳癌診療ガイドラインに沿った診療を、それぞれの科の特徴に合わせて、必要なときには協力して行っています。
・乳がんになる患者さんは年々増えてきていますが、早い時期に適切に治療を行えばけっして治らないがんではありません。また進行している場合でも選択できる治療は多く存在します。
・乳がんの組織型、サブタイプ分類や病期に合わせて、まずは標準治療を第一に、できれば根治を目指した診療をご提案し、それが難しいようなら患者さんのライフスタイルや生き方に沿った治療方法を一緒に考えて、診療を進めていきます。
産業医科大学 医学部 第1外科学 乳腺・内分泌グループ
https://www.uoeh-u.ac.jp/kouza/1geka/m_group4.html
産業医科大学 医学部 第2外科学 診療部門
http://www.kitakyusyu-gan.jp/homepage/sinryou_nyu_nyu.html
産業医科大学病院 形成外科 診療部門
産業医科大学病院 放射線治療科
https://www.radiationoncol.com/
1)日本乳癌学会編「乳癌診療ガイドライン 疫学診療編 2022年版」(金原出版)
2)乳癌診療エッセンシャルガイド(中外医学社)
3)日本乳癌学会編「患者さんのための乳がん診療ガイドライン2023年版」(金原出版)
4)国立研究開発法人 国立がん研究センター
5)一般社団法人 日本乳癌学会
6)一般社団法人 日本遺伝性乳癌卵巣癌総合診療制度機構











